Simptomi un parotīta ārstēšana bērniem
Cūciņas attiecas uz šādu bērnu slimību kategoriju, kurā bērnam ir nepieciešama palīdzība. Un nav svarīgi, ka slimība pati par sevi ir bīstama. Lielākais drauds ir tās komplikācijas. Par to, kā un kāpēc cūciņas attīstās un ko darīt, mēs šajā materiālā pastāstīsim.
Kas tas ir?
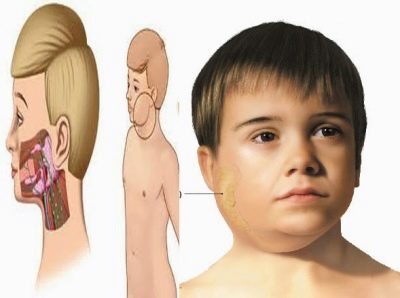
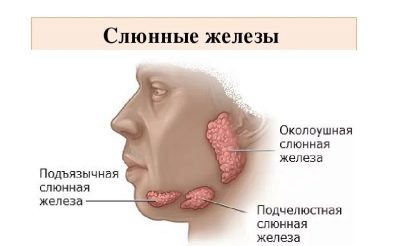
Cūciņa, ko sauc par vienkārši - cūku. Vēl agrāk slimība, kas ir pazīstama kopš neatminamiem laikiem, tika saukta par māla sievieti. Abi nosaukumi pilnībā atspoguļo klīnisko priekšstatu par to, kas notiek. Ar šo akūtu infekcijas slimību tiek ietekmētas auss dziedzeru dziedzeri. Tā rezultātā sejas ovāls ir izlīdzināts, tā kļūst apaļa, tāpat kā sivēniem.
Slimība izraisa īpašu vīrusa veidu, iekaisums nav strutains.
Dažreiz tas attiecas ne tikai uz siekalu dziedzeru reģionu aiz ausīm, bet arī uz dzimumdziedzeriem, kā arī uz citiem orgāniem, kas sastāv no dziedzeru audiem, piemēram, aizkuņģa dziedzeris. Tas ietekmē arī nervu sistēmu.
Jaundzimušie ar cūciņām praktiski nav slimi, jo slimība nav zīdaiņiem. Infekcijas, kas ir pakļautas bērniem no 3 gadu vecuma. Riska grupas maksimālais vecums ir 15 gadi. Tas nenozīmē, ka pieaugušais nevar saņemt parotīti no bērna. Varbūt, taču šī varbūtība ir maza.
Pirms dažām desmitgadēm, un pat tagad (ar veco atmiņu), daudzas zēnu mātes ļoti baidās no šīs slimības, jo parotīts, ja tas ietekmē bērna dziedzeri, var izraisīt neauglību. Šāds rezultāts patiešām bija pirms pusgadsimta. Tagad, vispārējās vakcinācijas dēļ, parotīta gadījumi ir mazāk izplatītiun slimības gaita ir kļuvusi nedaudz vieglāka.
Zēniem ir vairākas reizes biežāk, nekā meitenes. Pēc tam, kad pārsniegts, parotīts attīstās mūža imunitāte bērnam. Tomēr ir arī atkārtotas infekcijas gadījumi, ja kāda iemesla dēļ pastāvīga imunitāte nav pirmo reizi veidojusies. Un starp „recidīvistiem” dominē arī zēni.
Iepriekš slimība tika saukta par epidēmisko parotidītu. Šāds nosaukums medicīnas uzziņu grāmatās ir saglabāts šodien, bet to nevar uzskatīt par pilnīgi uzticamu. Tas ir vērts atkārtoti vakcinēt. Šīs slimības epidēmijas nav notikušas jau vairākus gadu desmitus, un līdz ar to pakāpeniski tiek aizvietots īpašības vārds "epidēmija". Kad bērnam tiek atrasts sivēns, ārsts reģistrē vienu vārdu - parotītu.
Par patogēnu
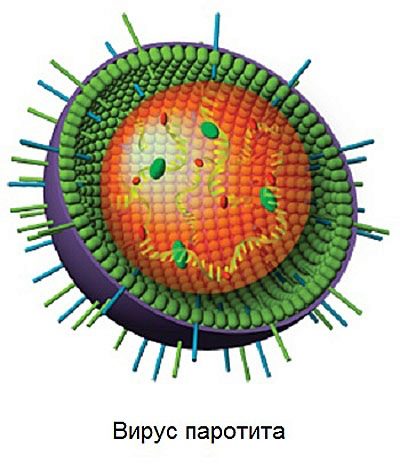
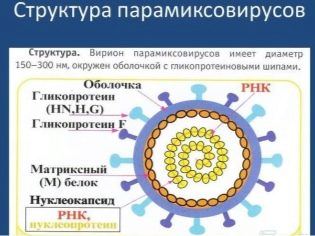
Vīruss, kas izraisa šo nepatīkamo slimību, pieder pie rubulvīrusu ģints un, pamatojoties uz to, tas ir tuvākais “dabīgais” vīruss parainfluenza 2 un 4 cilvēkiem un vairākiem parainfluenza veidiem pērtiķiem un cūkām. Ir diezgan grūti nosaukt stipru un stabilu paramiksovīrusu, jo, neskatoties uz visu viltību, tā ātri sabrūk ārējā vidē. Viņš, tāpat kā lielākā daļa viņa "radinieku", mirst, kad tie tiek pakļauti saules stariem un mākslīgiem ultravioletajiem stariem, baidoties no kontakta ar formalīnu un šķīdinātājiem.
Bet aukstumā, parotīta vīruss jūtas lieliski.
To var pat uzglabāt vidē temperatūrā līdz mīnus 70 grādiem pēc Celsija.
Šī iezīme nosaka slimības sezonalitāti - biezpiens visbiežāk saslimst ziemā. Vīruss tiek pārnests pa gaisa pilieniem, daži medicīniskie avoti norāda uz infekcijas iespējamību kontakta ceļā.
Inkubācijas periods no infekcijas brīža līdz pirmajiem simptomiem no 9-11 līdz 21-23 dienām. Visbiežāk - divas nedēļas. Šajā laikā paramiksovīruss izdodas “iekļūt ērti” uz mutes dobuma gļotādām, iefiltrēties asinīs, izraisa sarkano asinsķermenīšu “sasilšanu” un nokļūt dziedzeros, jo dziedzeru audi ir iecienītākā un labvēlīgākā vide tās replikācijai.
Simptomoloģija
Sākotnējā stadijā pēc infekcijas slimība neizpaužas, jo vīruss, slimības izraisītājs, prasa laiku, lai iefiltrēties un sāktu darboties bērna ķermenī. Viena vai divas dienas pirms pirmās spilgtas parotīta pazīmes parādās bērnam neliela diskomforta sajūta - galvassāpes, cēloniskas noguruma sajūta, neliela muskuļu sāpes, drebuļi un apetītes problēmas.
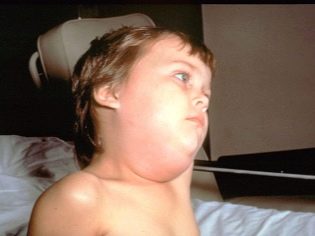
Tiklīdz vīruss nonāk siekalu dziedzeros, pirmie simptomi parādās dažu stundu laikā. Pirmkārt, sākas karstuma paaugstināšanās un sākas smaga intoksikācija. Aptuveni dienu vēlāk auss dziedzeri palielinās (simetriski vienā vai abās pusēs). Šo procesu pavada sausa mute, sāpes, mēģinot košļāt vai runāt.
Bieži bērni, īpaši mazi, kuri nesaprot, kur sāp, sāks sūdzēties par „sāpīgo ausu”. Sāpes patiešām apstaro uz ausīm, tāpēc bērni nav tik tālu no patiesības. Atšķirībā no sāpēm, troksnis var būt diezgan izteikts. Tas ir saistīts ar dzirdes orgānu ārējo spiedienu.
Siekalu dziedzeri vienlaicīgi aug ļoti reti.
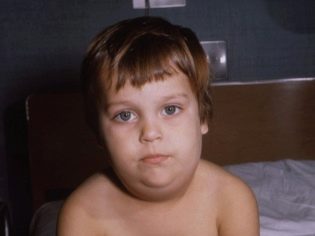
Parasti viena stunda pirms dažām stundām kļūst pārmērīga. Bērna seja izskatās apaļas, nedabiska. Vēl vairāk, tas ir noapaļots, ja aiz ausu aizbīdņiem aizdegušās zemūdens un submandibulārās dziedzeri.
Pieskaroties, pietūkums ir vaļīgs, mīkstināts, smalks. Bērna ādas krāsa nemainās. Šajā nedaudz „uzpūstu” stāvoklī bērns var palikt 7-10 dienas. Tad slimība samazinās.
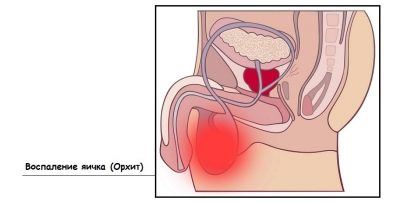
Pēc 2 nedēļām pēc tam var sākties „otrais vilnis”, ko ārsti novērtē kā parotīta komplikāciju. Līdzīgi tas ietekmē arī zēnu un meiteņu sēkliniekus. „Streiku” uz reproduktīvo sistēmu visbiežāk veic zēni. Gadījumi, kad dzimumorgānu dzimumakts ir sakauts godīgajā dzimumā, ir drīzāk izņēmums, nevis noteikums.
Retāk vīruss var sasniegt prostatas dziedzeri zēniem un krūts dziedzera meitenēm. Otrajam cūciņas iznākumam, tāpat kā pirmajam, ir liels drudzis un vispārējā stāvokļa pasliktināšanās. Ietekmētie sēklinieki palielinās. Olnīcu bojājumus nav iespējams vizuāli noteikt, bet glābšana notiks ar ultraskaņu. Arī meitene var sākt sūdzēties par sāpes vēdera lejasdaļā pa labi vai pa kreisi, kā arī no abām pusēm vienlaicīgi. Stāvoklis ilgst līdz 7-8 dienām.
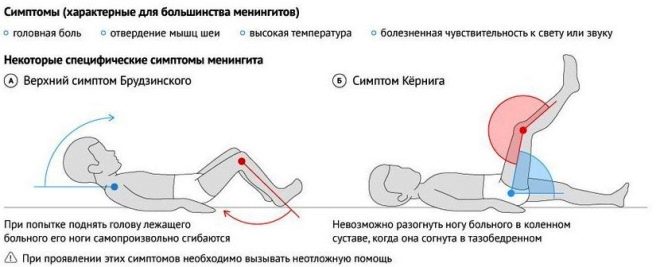
No nervu sistēmas puses, „otrā viļņa” laikā var parādīties arī simptomi, kas norāda uz sasmalcinātās komplikācijas. Visbiežāk notiek serozi meningīts. Guessing, ka šāda lieta var notikt ar bērnu, ir iespējama, paaugstinot temperatūru līdz 40,0 grādiem un vairāk, kā arī biežu sāpīgu vemšanu. Bērns nevar sasniegt savu zodu uz krūšu kaulu, gandrīz nevar tikt galā ar vienkāršu uzdevumu - saliekt un saliekt ceļus. Ja slimības atgriešanās laikā bērns sāka sūdzēties par sāpēm vēderā, aizmugurē pret karstuma fonu, tad ir vērts izpētīt viņa aizkuņģa dziedzera stāvokli - Visticamāk, vīruss viņu skāra.
Temperatūra parotīta gadījumā sasniedz maksimumu 2 dienas pēc slimības sākuma un uztur apmēram vienu nedēļu.
Siekalu dziedzeru sāpīgums ir vislabāk definēts divos punktos - auss priekšpusē un aiz tā. Tās ir klasiskas parotīta pazīmes, tomēr praksē viss var būt diezgan daudzveidīgs, jo cūciņām ir dažādi grādi, dažādi veidi un attiecīgi arī dažādi simptomi.
Klasifikācija
Epidēmisko cūciņu vai, kā to sauc, vīrusu cūciņu, kurā vīruss ietekmē dziedzeri, sauc par specifisku. Tas ir visizplatītākais, gandrīz vienmēr notiek ar raksturīgiem spilgtiem simptomiem. Nespecifisks cūciņa ir asimptomātiska vai ar viegliem simptomiem. Dažreiz tas apgrūtina diagnozi, īpaši, ja pirmie simptomi bija nespecifiski, vīrusa uzbrukuma „otrais vilnis” šajā gadījumā tiek uztverts negaidīti, kas ir pilns ar sarežģījumiem.
Cūciņa ir lipīga, to vienmēr izraisa vīruss. Neinfekciozs apdraudējums citiem nav. Siekalu dziedzeru sakāvi ar banālu parotīdu var izraisīt parotīdo dziedzeru traumas, hipotermija. Šādu parotītu sauc arī par epidēmiju.
Parotīts var plūst trīs veidos:
- viegls (simptomi nav izteikti vai maigi - temperatūra ir 37,0-37,7 grādi bez acīmredzamas intoksikācijas);
- vidēji (simptomi ir mēreni - temperatūra ir līdz 39,8 grādiem, dziedzeri ir ievērojami palielināti);
- smagi (simptomi ir izteikti, bērna stāvoklis ir smags - temperatūra pārsniedz 40,0 grādus ar ilgstošu klātbūtni, smaga intoksikācija, asinsspiediena pazemināšanās, anoreksija).
Cūciņa parasti ir akūta. Bet dažos gadījumos pastāv arī hroniska trauksme, kas laiku pa laikam izpaužas kā iekaisums auss dzemdes dziedzeros. Hronisks parotīts parasti attiecas uz neinfekciozu. Vulgārs (parotīts) rodas tikai siekalu dziedzeru sakāves fonā. Sarežģīta slimība ir slimība, kas ietekmē arī citus dziedzeri, kā arī bērna nervu sistēma.
Cēloņi
Saskaroties ar paramiksovīrusu, slimība nesākas katrā bērnā. Galvenais iemesls, kas ietekmē to, vai bērnam ir cūciņa vai nē, ir imūnsistēma.
Ja viņš netika imunizēts pret parotītu, infekcijas varbūtība palielinās desmitkārtīgi.
Pēc vakcinācijas bērns var arī saslimt, bet šajā gadījumā cūciņa viņam būs daudz vieglāka, un nopietnu komplikāciju iespējamība būs minimāla. Skaitļos tas izskatās šādi:
- Bērniem, kuru vecāki noraidīja vakcināciju, biežums pirmajā kontaktā ar paramiksovīrusu ir 97-98%.
- Parotīta komplikācijas attīstās 60-70% nevakcinētu bērnu. Katrs trešais zēns pēc dzimumorgānu dziedzera iekaisuma paliek neauglīgs. 10% no nevakcinētiem zīdaiņiem kurlums attīstās parotīta dēļ.
Daudz kas ir atkarīgs no sezonalitātes, jo ziemas beigās un agrā pavasarī bērni parasti pasliktinās imunitātes stāvoklis, šajā laikā tas ir vislielākais konstatēto cūciņu faktors. Riski ir bērni, kuri:
- bieži cieš no saaukstēšanās un vīrusu infekcijām;
- nesen pabeigts ilgs antibiotiku ārstēšanas kurss;
- nesen saņemta hormonu terapija;
- piemēram, hroniskas slimības, piemēram, diabēts;
- nepietiekams un nepietiekams uzturs, viņiem trūkst vitamīnu un mikroelementu.
Epidēmijas režīmam ir svarīga loma, ārstējot bērnu ar parotītu. Ja bērns apmeklē bērnudārzu vai apmeklē skolu, tad inficēšanās iespējas, protams, ir augstākas. Galvenā problēma ir tā, ka inficēts bērns dažas dienas pirms pirmo simptomu parādīšanās ir lipīgs. Ne viņš, ne viņa vecāki vēl nav informēti par šo slimību, un apkārtējie bērni jau ir aktīvi inficēti kopīgo spēļu un pētījumu laikā. Tāpēc līdz pirmajām pazīmēm var būt inficēti daži desmiti cilvēku.
Briesmas
Slimības gaitā parotīts ir bīstams ar komplikācijām, piemēram, febriliem krampjiem, kas var attīstīties augstā drudža un arī dehidratācijas dēļ, jo īpaši maziem bērniem. Turpmākajos posmos cūciņu risks ir iespējamais kaitējums citiem ķermeņa dziedzeriem.
Visbīstamākie dzimumdziedzeru un nervu sistēmas bojājumi.
Pēc oriīta (sēklinieku iekaisums zēniem), kas izzūd pēc 7-10 dienām, var rasties pilnīga vai daļēja sēklinieku atrofija, kas noved pie spermas kvalitātes pasliktināšanās un pēc tam vīriešu neauglības. Pusaudžu zēniem ir iespēja attīstīties prostatīts, jo vīruss var ietekmēt prostatas dziedzeri. Maziem bērniem prostatīts neattīstās.
Sekas meitenēm ir daudz retākas, jo paramiksovīrs inficē olnīcas retāk. Zīdaiņu pēc neauglības varbūtība pēc cūciņām tiek novērtēta pēc dažādiem avotiem 10-30%. Meitenēm, kurām ir cūciņa, var būt bērni 97% gadījumu. Tikai 3% taisnīgā dzimuma, kas cietuši no dzimumdziedzeru iekaisuma, zaudē reproduktīvo funkciju.
Parotīta bīstamās komplikācijas ir centrālās nervu sistēmas bojājumi - meningīts, meningoencefalīts. Meningīts zēniem ir trīs reizes biežāks nekā meitenēm. Dažreiz nervu sistēmas bojājumi beidzas ar to, ka dažas nervu grupas zaudē savu funkciju, tāpēc kurlums attīstās (1-5% saslimšanas gadījumu), redzes zudums un aklums (1-3% saslimšanas gadījumu). Ar sakāvi aizkuņģa dziedzeris bieži attīstās diabēts. Aizkuņģa dziedzeris cieš aptuveni 65% sarežģītu cūciņu gadījumu. Diabēts attīstās 2-5% bērnu.
Pēc parotīta, locītavas var kļūt iekaisušas (artrīts), un šī komplikācija rodas aptuveni 3-5% bērnu un meiteņu - daudz biežāk nekā zēniem. Šāda artrīta prognoze ir diezgan labvēlīga, jo iekaisums pakāpeniski izzūd, 2-3 mēnešus pēc atveseļošanās no cūciņa.
Papildus tam, par to, ko parotīti ir bīstami, skatiet šo videoklipu.
Diagnostika
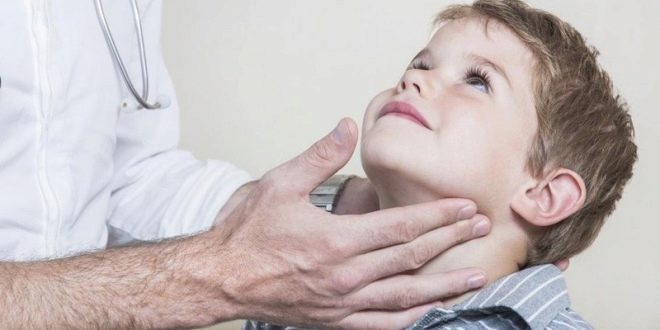
Tipisks cūciņas neizraisa diagnozes grūtības, un ārsts jau pirmo reizi aplūko mazo pacientu, zina, ar ko viņš nodarbojas. Daudz sarežģītāka ir situācija, kad parotīts ir netipisks - ja temperatūra ir neliela vai nav vispār, kad auss siekalu dziedzeri nav palielināti. Šajā gadījumā ārsts varēs identificēt cūciņu tikai, pamatojoties uz laboratorijas testiem.
Turklāt klīniskajā asins analīzē var maz pateikties par bērna labklājības pasliktināšanās patieso iemeslu.
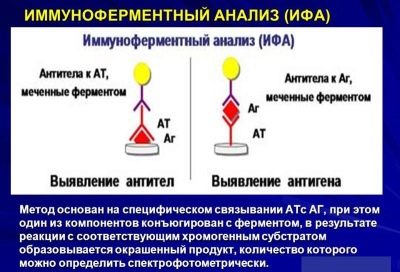
Vispilnīgāko attēlu sniedz ELISA metode, kurā tiek noteiktas antivielas, ko bērna ķermenis ražo pret paramiksovīrusu, kas iekļuvis organismā. Tos varēs atrast pat tad, ja vīruss skāra tikai aizkuņģa dziedzeri vai tikai dzimumdziedzerus, un nav acīmredzamu simptomu.
Slimības akūtajā stadijā tiks konstatētas IgM antivielas, kad tās atgūstas, tās aizvieto ar citām antivielām - IgG, kas paliek bērnam mūža garumā, tiek noteikta katras analīzes laikā un norāda, ka bērns ir cietis parotīti un ir imūns pret slimību. Ir iespējams noteikt vīrusa klātbūtni ne tikai asinīs, bet arī mazgāšanā no rīkles, kā arī parotīdās siekalu dziedzeru noslēpumā. Vīrusa daļiņas tiek konstatētas cerebrospinālajā šķidrumā un urīnā.
Tā kā vīruss satur vielu, kas var izraisīt alerģija, bērns var pavadīt zemādas alerģijas tests. Ja paramiksoviruss cirkulē viņa ķermenī, tad pēc negatīva parauga būs pozitīvs.Bet, ja slimības sākšanās pirmajās dienās paraugam ir pozitīvs rezultāts, tad tas norāda, ka bērns jau ir cietis parotīti, un tagad ir sekundāra slimība.
Papildu diagnostika nav nepieciešama, pat slēptas slimības formas un šaubīgi diagnostikas gadījumi tiek atrisināti un atklāti asins analīzes vai deguna deguna pietvīkuma rezultātā. Lai iegūtu precīzu diagnozi, ārsts noteikti uzzinās, kurā skolā bērns dodas, kuru bērnudārzu viņš apmeklē, lai noskaidrotu sanitāro kontroli veicošās iestādes, vai šajās iestādēs ir bijuši nesenie cūciņu uzliesmojumi.
Ja ar ELISA palīdzību bērna asinīs tiek konstatētas vīrusa antivielas aktīvajā stadijā, tad par to ir jāziņo Rospotrebnadzor un bērnudārzam vai skolai.
Ārstēšana
Parotītu var ārstēt mājās. Taisnība, ja bērnam ir viegla vai mērena slimības forma, tikai auss dziedzeri ir palielināti, un nav augsts drudzis (virs 40,0 grādiem) un nogurdinoša intoksikācija. Bērns ar smagu parotītu, centrālās nervu sistēmas traucējumu pazīmes (meningīts, meningoencefalīts), ar palielinātu un iekaisušiem dzimumdziedzeriem un smaga intoksikācija.
Tā kā šāda komplikācija, piemēram, orīts (spermatisko dziedzeru iekaisums) ir visbīstamākais vecākiem zēniem, visiem pusaudžiem vecumā no 12 gadiem stingri ieteicams veikt stacionāru ārstēšanu ārstu uzraudzībā. Visi pārējie zēni noteikti vajag stingra gultas atpūta, jo tās atbilstība samazina orhidejas varbūtību 3-4 reizes.
Vispārīgās prasības
Gulta atpūta tiek parādīta visiem bērniem neatkarīgi no dzimuma. Tam pievienojiet īpašu ēdienu. Neatkarīgi no tā, vai tas skar aizkuņģa dziedzeri, bērnam ir jādod silts, rīvēts pusšķidra pārtika, kartupeļu biezeni un šķidrie graudaugi. Ar spēcīgu iekaisumu un breech siekalu dziedzeru palielināšanos bērnam ir ļoti grūti košļāt, un tāpēc nav vērts dot neko, kas prasa košļājamo, lai samazinātu žokļa mehānisko slodzi.
Priekšroka tiek dota tvaika un sautētiem pārtikas produktiem, augļu biezeņiem, piena produktiem. Aizliegts cepti, kūpināti, sālīti un marinēti, kā arī sulas un neapstrādāti dārzeņi, taukaini pārtikas produkti, konditorejas izstrādājumi. Pēc ēšanas, jums vajadzētu skalot ar vāju furatsilina šķīdumu.
Bērnam nevajadzētu būt saskarē ar veseliem bērniem, jo tas visā infekcijas periodā ir infekciozs. Viņš varēs doties pastaigās tikai pēc ārsta atļaujas - parasti 14 dienas pēc slimības sākuma. Lai atgrieztos pie parastās ikdienas rutīnas un pastaigas, priekšnoteikums ir temperatūras, intoksikācijas un komplikāciju trūkums.
Aizdegušās siekalu dziedzerus var sasildīt ar sausu karstumu. Šim nolūkam ir piemērots elektriskais apsildes paliktnis, vilnas šalle vai šalle, iepriekš uzsildīta sāls.
Ir jāaizliedz alkohola un ziedes saspiešana, pārsēji, losjoni uz pietūkušām vietām. Jūs nevarat ieelpot ar parotītu.
Narkotiku ārstēšana
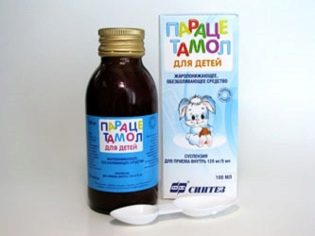
Tā kā parotīts ir vīrusu slimība, tam nav nepieciešama īpaša ārstēšana. Zāles ir nepieciešamas tikai simptomātiskai lietošanai. Papildus diētai, gultas atpūtai un sausam karstumam, pretvēža līdzekļi tiek izrakstīti skartajiem bērna dziedzeri (ja temperatūra paaugstinās virs 38,5 grādiem). Vispiemērotākie produkti, kas satur paracetamolu - Paracetamols, Nurofen, Panadol. Nu palīdz pret nesteroīdiem līdzekļiem "Ibuprofēns".
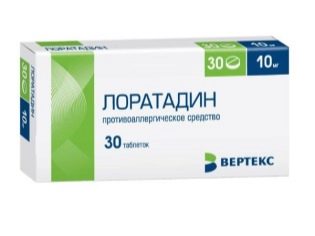
Ja temperatūru ir grūti izlabot, zāles ilgst ilgi un siltums atkal palielinās, jūs varat apvienot Paracetamolu ar Ibuprofēnu, dodot tos pa vienam. Pirmkārt, viena medicīna un pēc pāris stundām - cita. Dodiet bērnam temperatūru "Asipirin" nevar. Acetilsalicilskābe var izraisīt dzīvībai bīstamu Ray sindromu, kas ietekmē aknas un smadzenes. Lai noņemtu tūsku ar parotītu, jūs varat lietot antihistamīnus, protams, ar ārsta atļauju. "Suprastin", "Tavegils», «Loratadīns» vecuma devā palīdzēs mazināt bērna stāvokli, jo tie novērš vīrusa izraisīto sensibilizāciju.
Ārstēšanas laikā bērnam noteikti būs jānodrošina bagātīgs dzeršanas režīms. Šķidruma temperatūrai nevajadzētu būt augstai, vislabāk ir šķidruma uzsūkšanās, kuras temperatūra ir vienāda ar bērna ķermeņa temperatūru. Pretvīrusu zālēm lielākoties ar parotītu nav nekādas ietekmes un nekādā veidā neietekmē atveseļošanās ātrumu. To pašu var teikt par populāriem homeopātiskiem preparātiem ar norādīto pretvīrusu efektu.
Liela kļūda, lai bērnam piešķirtu antibiotikas parotīti.
Antimikrobiālās zāles neietekmē vīrusu, kas izraisīja slimību, bet ievērojami mazina imūnsistēmu un tādējādi palielina komplikāciju iespējamību desmitiem reižu.
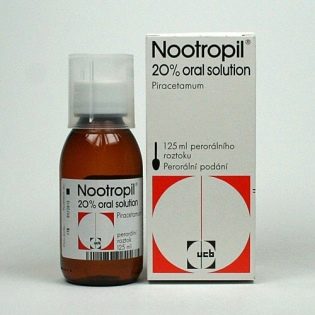
Pretvīrusu zāles, galvenokārt intravenozi, slimnīcā var izmantot tikai, lai ārstētu bērnus ar smagiem parotītiem un sāktu centrālās nervu sistēmas komplikācijas - ar meningoencefalītu vai meningītu. Tie būs rekombinantā un leikocītu interferoni. Ar viņiem var parakstīt nootropiskas zāles («Pantogam», «Nootropils»). Tie uzlabo asins piegādi smadzenēm, tādējādi samazinot bojājuma ietekmi.
Ar seksuālo dziedzeru uzvaru bērniem, papildus pretdrudža un antihistamīna līdzekļiem, var ievadīt intravenozas glikozes injekcijas ar askorbīniem un hemodezēm, kā arī ievadīt glikokortikosteroīdu hormonu. «Prednizolons». Zēni uz sēkliniekiem izveido īpašu pārsēju, kas sēklinieku kārbu saglabā paaugstinātā stāvoklī. 2-3 dienām sēkliniekiem tiek uzklāti auksti losjoni (uz ūdens bāzes), un pēc tam būs noderīga sausa karstuma (piemēram, vilnas šalle vai sausā vates) izmantošana.
Kad aizkuņģa dziedzera iekaisums tiek ordinēts, zāles, kas mazina gludās muskulatūras spazmas, - "No-shpu", "Papaverin". Lai normalizētu ķermeņa darbu, ļauj izmantot īpašas enzīmu stimulējošās zāles - "Contric", "Aniprol". Lielāko daļu no šīm zālēm ir ļoti grūti sniegt bērnam mājās, tām ir nepieciešama intravenoza ievadīšana kopā ar glikozes šķīdumu, un tāpēc slimnīcā ieteicams ārstēt slimniekam ar komplikācijām pankreatīta veidā.
Pirmajās dienās jūs varat ievietot vietu uz aizkuņģa dziedzera aukstuma, divās vai trīs dienās jūs varat darīt sausu sasilšanu.
Jums nevajadzētu dot bērnam narkotikas, lai normalizētu kuņģa darbību, kā daži vecāki to dara pēc savas iniciatīvas.
Tas var tikai kaitēt mazajam pacientam. Visiem bērniem tiek rādīti vitamīnu kompleksi, kas ir piemēroti vecumam un satur ne tikai vitamīnus, bet arī minerālus, jo, lietojot antihistamīnus, organisms var zaudēt kalciju.
Ķirurģiska iejaukšanās
Ķirurgiem ir jāiejaucas parotīta ārstēšanā tikai izņēmuma gadījumos. Tas attiecas uz dzimumorgānu dziedzeru iekaisumu zēniem un meitenēm, ko nevar ārstēt. Zēni izdala sēklinieku tunikā, meitenes ar spēcīgu olnīcu iekaisumu var veikt laparoskopisku iejaukšanos. Parasti tas nav nepieciešams, un tas ir vairāk izmisuma pasākums nekā esošā medicīniskā prakse parotidīta gadījumā.
Dispersijas novērošana
Visi bērni pēc cūciņām mēneša laikā jānovēro klīnikā dzīvesvietā. Vīrieši, kas cieta no centrālās nervu sistēmas komplikācijām, 2 gadus strādā ar neirologu un infekcijas slimību speciālistu.Bērni pēc dzimumorgānu sakāves tiek novēroti urologā un endokrinologā vismaz 2-3 gadus. Pēc bērna aizkuņģa dziedzera iekaisuma gastroenterologam jāievēro vismaz gadu.
Vakcinācija
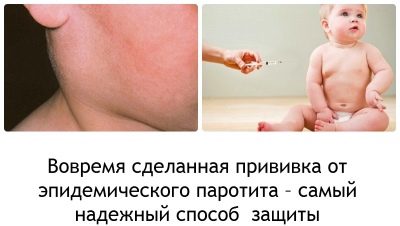
Mumptu neuzskata par nāvējošu slimību, tā mirstības līmenis ir ļoti zems. Bet komplikācijas un ilgstoša mumpusa ietekme ir diezgan bīstama, tāpēc bērni tiek vakcinēti pret cūciņām. Diemžēl vēl joprojām ir vecāki, kas atsaka vakcināciju personisku iemeslu dēļ. Jāatzīmē, ka medicīniski pamatoti kaitējuma cēloņi, piemēram, šāda vakcinācija šodien nepastāv.
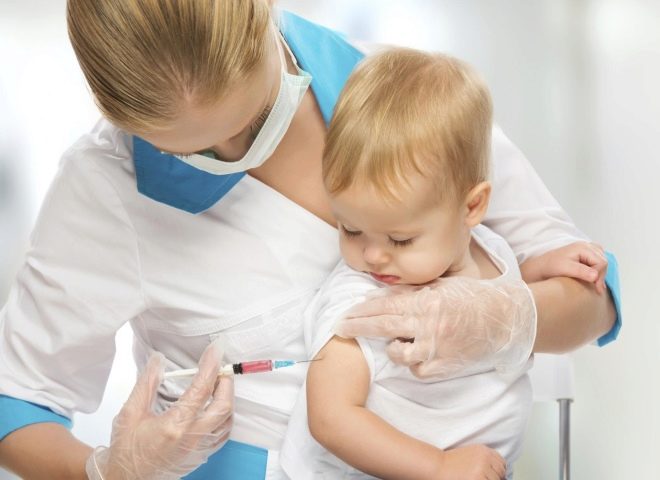
Pirmā cūciņa vakcīna, ko paredz Nacionālā profilaktiskās vakcinācijas kalendārs, tiek veikta bērnam, kurš ir vecāks par 1 gadu.
Ja šajā brīdī bērns ir slims, to nevar vakcinēt, tad pediatrs var atlikt vakcīnas ievadīšanu uz pusotru gadu. Otrā vakcinācija tiek piešķirta bērnam, kas ir 6 gadu vecumā, ar nosacījumu, ka līdz šim laikam nav bijis cūciņas.
Vakcinācijai tiek izmantota dzīva vakcīna, kas satur vājinātas, bet ļoti reālas vīrusu daļiņas. Vakcīna tiek ražota Krievijā. Inokulē subkutāni.
Tas pats medikaments tiek ievadīts bērnam no plāna, ja tas ir bijis saskarē ar personu, kurai ir parotīts. Ir svarīgi ieviest vakcīnu. ne vēlāk kā 72 stundas pēc kontakta. Ja bērns iepriekš tika vakcinēts, tad nav nepieciešama neatliekama zāļu lietošana, kas satur dzīvus paramiksovīrusus. Visbiežāk Krievijā bērni tiek vakcinēti ar trīs komponentu preparātu, kas ražots no Beļģijas vai Amerikas, kas vienlaikus aizsargā viņus no masalām un masaliņām.
Puiši ar patoloģiski vājinātu imunitāti - ar HIV infekciju, ar tuberkulozi, ar dažām onkoloģiskām slimībām, saņem medicīnisku novirzi no vakcinācijas. Katram no tiem lēmums par vakcināciju pret parotītu tiek veikts individuāli, tāpēc izvēlieties laiku, kad bērna stāvoklis ir vairāk vai mazāk stabils. Vakcinācija ir kontrindicēta bērniem ar asinsrades sistēmas slimībām.
Vakcinācija tiks atteikta, ja bērns ir slims, viņam ir drudzis, zobi ir izsitumi, gremošanas traucējumi, caureja vai aizcietējums. Tas ir pagaidu aizliegums, kas tiks atcelts uzreiz pēc tam, kad bērns kļūst labāks.
Ir noteikta pagaidu tabula par parotīta vakcināciju un pēc tam, kad bērnam ir veikta ārstēšana ar hormonālām zālēm.
Piesardzīgi, ārsts dos atļauju vakcinēt bērnu, kas ir alerģisks pret vistas proteīnu. Vairums cūciņu vakcīnu tiek ražotas uz tās bāzes, inficējot vistas embrijus ar vīrusu. Daudzi vecāki kļūdaini uzskata, ka šāda alerģija bērnam ir pamats noteiktam medicīniskam gadījumam. Tas nav. Vakcīna apstiprināta pat alerģijāmPēc vakcinācijas ārsts īpaši uzmanīgi novēros ārsta stāvokli stundu vai divas stundas, lai, attīstoties alerģiskai reakcijai, bērnam ātri tiktu piešķirti antihistamīni.
Bērni, kuri nav vecāki par vienu gadu, netiek vakcinēti pat masveida infekcijas epidēmiskās epidēmijas laikā.
Šajā gadījumā infekcijas risks ir mazāks nekā risks, ka narkotiku lietošana var izraisīt nopietnas komplikācijas. Vakcināciju oficiāli neuzskata par reaktīvu, bet praksē ārsti atzīmē, ka pēc tā ir iespējama nespēks, drudzis, kakla apsārtums. Daži bērni sāk justies slikti tikai vienu nedēļu pēc vakcinācijas. Šajā gadījumā bērnam ir jāuzrāda pediatrs.
Vakcinēts bērns var saņemt cūciņu. Taču šī varbūtība ir daudz mazāka nekā tad, ja bērns nebūtu vakcinēts. Slimība slimības gadījumā pēc vakcinācijas parasti notiek vieglā formā bez komplikācijām un dažreiz bez jebkādiem raksturīgiem simptomiem. Tā gadās, ka cilvēks nejauši uzzina, ka viņam ir asins antivielas, ka viņš bija slims ar cūciņām.
Profilakse
Epidēmijas cūciņa ir slimība, ko nevar glābt, tikai ievērojot higiēnas noteikumus un pareizi ēdot.Visdrošākais specifiskais profilakse ir vakcinācija. Visi pārējie ir pareizie karantīnas pasākumi, kas tiek veikti kādas bērna slimības gadījumā.
Pacients tiek izolēts 10-12 dienas. Šajā laikā bērnudārzā vai skolā tiek paziņots karantīns 21 dienai. Telpas, trauki, rotaļlietas tiek apstrādātas ar īpašu piesardzību, jo paramiksovīrusi mirst saskarē ar dezinfekcijas līdzekļiem.
Visi bērni, kas iepriekš nav vakcinēti pret cūciņām, kā arī bērni, kas nav pilnībā vakcinēti (ir izgatavota viena vakcīna no divām), ir steidzami vakcinēti, ja nav pagājušas vairāk kā trīs dienas kopš kontakta ar to pašu vecumu. No vecākiem novēršanai var darīt visu, lai stiprinātu bērna imunitāti. Tas ir pareizais dzīves veids, sacietēšana, pilnīgs un līdzsvarots uzturs, fiziska aktivitāte bērnam.